変形性膝関節症の術後の不満は50%と多く、術後の痛みは22〜52%残る
変形性膝関節症で人工関節の手術をしたのに、膝の痛みが取れなかったと訴える人はかなり多いですね。私の元にもそんな方が数多く訪れています。
2003年に、人工膝関節全置換術(TKA)の手術を受けた方の追跡調査が行われました。1996年から2001年の間に手術を受けた患者114人中118人の人工関節置換術(TKA)を受けた方を対象に、手術後の2009年から2010年(2〜7年後)にかけて検査されたものです。55人の患者(58人のTKAを含む)は膝の回復に不満があり、59人(60人のTKAを含む)は膝の回復に非常に満足していると述べています。患者は臨床的にそしてレントゲン写真的に検査されて、そして6分の歩行と椅子 – スタンドテストから成る機能テストを実行しました。全患者が膝の痛みに関する視覚的アナログスケール(VAS、0〜100 mm)、さらに病院および不安およびうつ病スケール(HAD)を記入しました。手術をしても全ての方が満足しているわけではなく、半数の方が不満を抱いていることになりますので、人工膝関節置換術を行う際には慎重に考えていく必要があります。
手術をしても完全に痛みが取れるわけではない
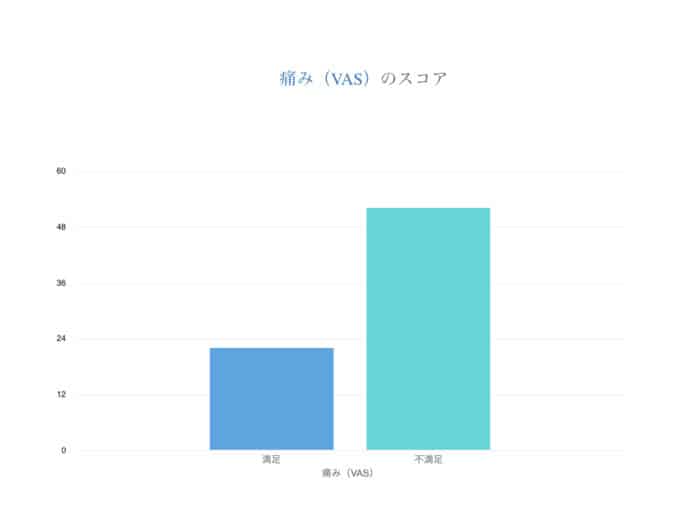
次に、満足している群・満足していない群では膝の痛みが取れくらい違うのか。不満足な群はVASの平均が52mm、非常に満足した群のVASの平均が22mm、膝痛の平均VASスコアは30mm違うことになります。痛みの尺度で使われるVASとはVisual Analogue Scale と言って、長さ10cmの黒い線(左端が「痛みなし」、右端が「想像できる最大の痛み」)を患者さんに見せて、現在の痛みがどの程度かを指し示す視覚的なスケールです。100mm=最大に痛い、0mmは全く痛くないと判断します。世界的に使われている有名な手法です。ここで注目してもらいたいのは、最初の痛みが100mm(100%)だとすれば、満足している方であっても22mm(22%)は痛みが残っているということ。満足していない方に関しては52mm(52%)の痛みが残っているので、手術をしたから痛みが全て解決するとは限らないということなのです。
手術をすることで不安が増すこともある
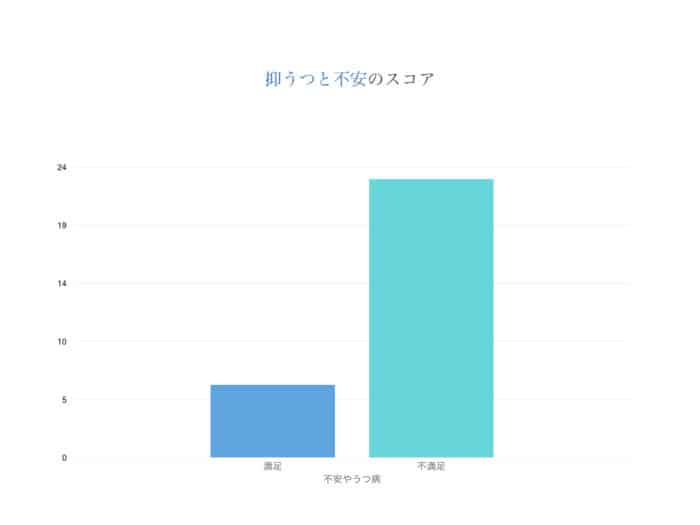
身体的疾患を有する患者の精神症状(抑うつと不安)の測定として使われているHAD尺度では、非常に満足しているグループ(59人中23人)よりも不満足なグループ(55人中23人)の方が軽度、中等度、または重度の不安やうつを示す患者が多く見られました(p=0.001)。さらに、Scottetalの研究グループは2010年に、うつ病と精神的健康の悪さがTKA(人工膝関節置換術)手術患者の不満の程度に影響を与えることを発見しました。Branderらの研究グループでも、うつ病がTKA(人工膝関節置換術)後の転帰に影響を与えることを発見しました。そして、彼らは手術前にうつ病を識別して治療することがTKA(人工膝関節置換術)後の結果を改善するのに重要であるかもしれないと仮定しています。これはどんな治療においても同じことなのですが、メンタルケアというのはとても重要です。単純に「治療」に重点を置いても、心と体は表裏一体なので、すぐに治るか治らないかはスタジオでのカウンセリングで話しをお聞きしている間に判別できます。信頼関係もそうですが、良く話を聞いていきながら深層心理で何が不安なのか、過去の何に執着して膝痛の原因はこれだと思い込んでいるのかを探っていくことはとても重要です。
手術をすれば元に戻せないが、手術前であれば正座ができるまでに回復する可能性がある
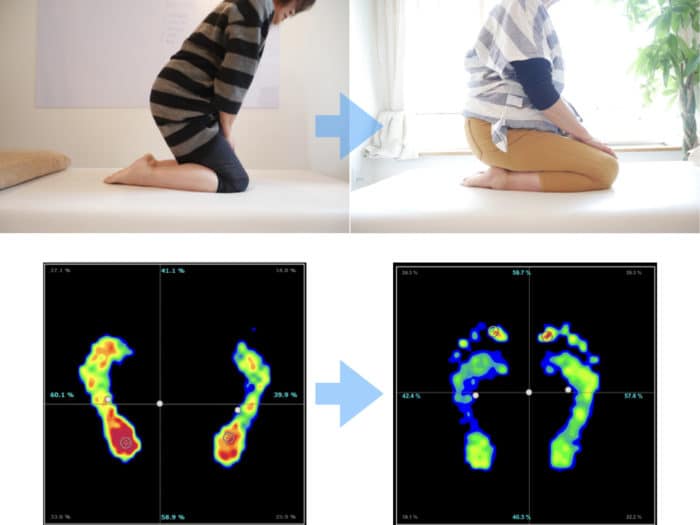
平均ROM(関節可動域)は不満足なグループで97度、非常に満足しているグループで108度でした(p <0.001)。目標可動域は伸展0°、屈曲110°から120°の獲得を目指してリハビリテーションを行うと思いますが、自転車をこげる120度までの回復に届く方はそれほど多くはありません。多少しゃがむことができる範囲の獲得が平均であるので、このことも日常生活上で支障が出るかどうかを検討して手術をすることをオススメします。私としては、重度の変形性膝関節症で正座ができない状態であっても、適切なトレーニングを行えば再び正座ができるようになったという方を数多く見てきています。下記の方も重度の変形性膝関節症で軟骨のすり減りがあり正座はできませんでしたが、トレーニングを行なったことでわずか1ヶ月で正座ができるまでになりました。
膝はまっすぐになっても足首は曲がっている
まず考えるべきは「どうして膝の軟骨がすり減ったのか」ということと「どうして膝に痛みがではじめたのか」である。膝の変形や痛みは突然空から降ってくるものではなく、必ず「原因」があって「結果」が存在する。まずは膝が変形していくメカニズムについて簡単に説明をします。
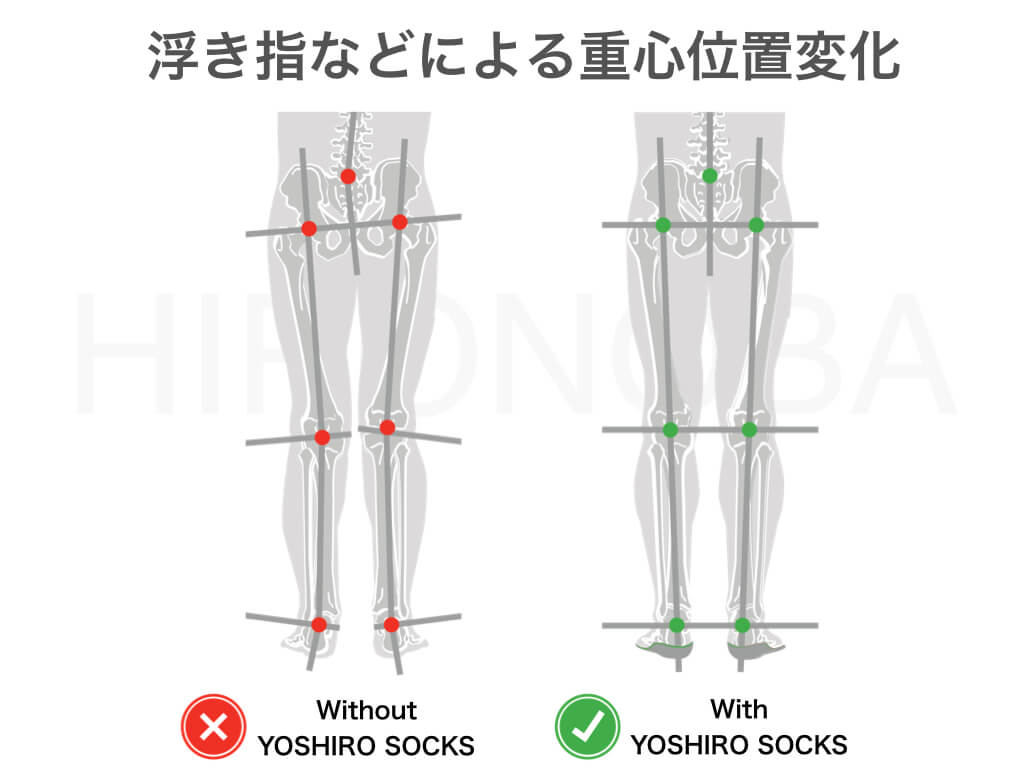
足元の土台である踵骨がゆがむと、それにつられて膝が曲がってバランスを取ろうとします。このバランス機構が働いた結果が「変形性膝関節症」です。つまり、土台を整えないまま膝の治療を行っても、再発を繰り返すか、ほとんど治療効果を得られないままとなります。ヒアルロン酸注射や痛み止め、人工関節や骨切などの手術が、いかに無意味であるか分かると思います。
かかとの骨というのは、26個の骨で作られている「足」の一部です。この26個の骨というのは、筋肉や靭帯で支えられているので、筋力が低下すれば骨を支えられなくなるのは当然です。つまり本質的な治療というのは、足元の筋力を鍛える以外にないと言えるのです。足の筋力を鍛えるのは手の筋力を鍛えるのと同じで、指をひらいて伸ばした状態から握れば良いだけです。つまり足の場合であれば、足指を使って地面をしっかりと踏み返せば、筋力を取り戻すことができるのです。
そのための条件が足指が「ひらいて伸びている」ことにあるのです。ですから「YOSHIRO SOCKS」や「ひろのば体操」を行いながら土台を整えた上で、適切なトレーニング(リハビリテーション)を行なっていくことで姿勢が良くなり、自然と変形していた膝も改善して行くことになります。「YOSHIRO INSOLE」を使えば矯正効果が格段に上がるので、日常生活に支障をきたしている人であればインソールの製作もお勧めします。その証拠に、下の写真のようにO脚で変形した膝でも、まっすぐになり膝の痛みもなくなっていくのです。関節可動域(ROM)訓練、下肢筋力増強訓練、バランス訓練などの理学療法は必要ではなく、タオルギャザリングでは足部の一部しか筋肉を鍛えることができませんので効果としては低いものになります。
土台を整えた上で関節の動きを良くしていく

湯浅式インソール療法は骨を直接まっすぐに立て直すことができる唯一の治療法

湯浅式足底板(YOSHIRO INSOLE)療法は通常のインソール(市販のものや、義肢装具士が作製するもの)とは違い、個々人の本来の歩行や動作を取り戻すため、足のアーチ部分に凹凸をつけ調整することで、身体を効率的に働かせることができる治療法です。のべ6万人以上の方の足を診てきて、人間の足部骨格形状にはほとんど差異がないことに着目。足部の筋力低下による荷重時のゆがんだ足に合わせるのではなく、人間本来の骨格に近い非荷重の状態で合わせていくことで、3ヶ月おきに足そのものが変化していきます。湯浅式足底板を靴に挿入すると、人工関節置換術後の方の歩くときや動作をするときの痛みを劇的に改善し、その日から楽に動くことができるようになります。また、体を無意識にコントロールできるため、作製した足底板を入れた靴で歩くこと自体が変形性膝関節症の軟骨再生治療につながります。
リハビリの盲点は足指にある

妻との出会いにより「足指」という盲点が、既存のリハビリの限界を突破させてくれました。カラダの土台は「足」と言われていますが、その足を支えているのはまぎれもなく「足指」です。足指はバランスを取るために必要不可欠であり、小指を骨折すると分かりますがバランスよく経ったり歩いたりすることができなくなります。まさに「逆立ち理論」で手の機能と同じだったのです。
このように、理学療法士時代、病院でのリハビリの時に患者様の「足元」を見ていなかったのです。海外であればなおさらですが、靴を脱ぐことも、靴下を脱ぐこともありません。日本でもリハビリの時に裸足になって行う人もほとんどいません。そこが盲点だったのです。上記の論文でも靴や靴下を脱いで足指へのアプローチを行えば驚くほどの結果になっていたはずです。今、理学療法士の真価が問われています。もっと追求して足・足指にたどり着き、理学療法士にしかできない結果の出るリハビリテーション分野を確立するべき時代だと思います。
変形性膝関節症のアライメントを整える、ひろのば体操とYOSHIRO SOCKS
「ひろのば体操」のやり方を写真で簡単にご紹介します。

また、ストレッチをして腰の痛みがなくなったからといって、それは必ずしも完治しているとは限りません。筋肉を硬くしてしまう要因が残っていると痛みが再発してしまいます。足指を矯正する靴下を履いて、足指の使い方を再学習させることも大切です。YOSHIRO SOCKSは足指矯正用の5本指靴下です。

【参考文献】
1)Patient Dissatisfaction Following Total Knee Arthroplasty: A Systematic Review of the Literature. J Arthroplasty. 2017 Dec;32(12):3854-3860.
2)Anderson JG, Wixson RL, Tsai D, Stulberg SD, Chang RW. Functional outcome and patient satisfaction in total knee patients over the age of 75. J Arthroplasty 1996; 11 (7): 831-40.
3)Axford J, Butt A, Heron C, Hammond J, Morgan J, Alavi A, et al. Prevalence of anxiety and depression in osteoarthritis: use of the Hospital Anxiety and Depression Scale as a screening tool. Clin Rheumatol 2010; 29 (11): 1277-83.
4)Baker PN, Rushton S, Jameson SS, Reed M, Gregg P, Deehan DJ. Patient satisfaction with total knee replacement cannot be predicted from pre-operative variables alone: A cohort study from the National Joint Registry for England and Wales. J Bone Joint Surg (Br) 2013; 95 (10): 1359-65.
5)Barros AJ, Hirakata VN. Alternatives for logistic regression in cross-sectional studies: an empirical comparison of models that directly estimate the prevalence ratio. BMC Med Res Methodol 2003; 3: 21.
6)Bourne RB, Chesworth BM, Davis AM, Mahomed NN, Charron KD. Patient satisfaction after total knee arthroplasty: who is satisfied and who is not? Clin Orthop 2010; (468) (1): 57-63.
7)Brander VA, Stulberg SD, Adams AD, Harden RN, Bruehl S, Stanos SP, et al. Predicting total knee replacement pain: a prospective, observational study. Clin Orthop 2003; (416): 27-36.
8)Brander V, Gondek S, Martin E, Stulberg SD. Pain and depression influence outcome 5 years after knee replacement surgery. Clin Orthop 2007; (464): 21-6.
9)Carr AJ, Robertsson O, Graves S, Price AJ, Arden NK, Judge A, et al. Knee replacement. Lancet 2012; 379 (9823): 1331-40.
10)Devers BN, Conditt MA, Jamieson ML, Driscoll MD, Noble PC, Parsley BS. Does greater knee flexion increase patient function and satisfaction after total knee arthroplasty? J Arthroplasty 2011; 26 (2): 178-86.
11)Fisher DA, Dierckman B, Watts MR, Davis K. Looks good but feels bad: factors that contribute to poor results after total knee arthroplasty. J Arthroplasty (Suppl 2) 2007; 22 (6): 39-42.
12)Guralnik JM, Simonsick EM, Ferrucci L, Glynn RJ, Berkman LF, Blazer DG, et al. A short physical performance battery assessing lower extremity function: association with self-reported disability and prediction of mortality and nursing home admission. J Gerontol 1994; 49 (2): M85-94.
13)Hawker G, Wright J, Coyte P, Paul J, Dittus R, Croxford R, et al. Health-related quality of life after knee replacement. J Bone Joint Surg (Am) 1998; 80 (2): 163-73.
14)Heck DA, Melfi CA, Mamlin LA, Katz BP, Arthur DS, Dittus RS, et al. Revision rates after knee replacement in the United States. Med Care 1998; 36 (5): 661-9.
15)Kane RL, Saleh KJ, Wilt TJ, Bershadsky B. The functional outcomes of total knee arthroplasty. J Bone Joint Surg (Am) 2005; 87 (8): 1719-24.
16)Kim TK, Chang CB, Kang YG, Kim SJ, Seong SC. Causes and predictors of patient’s dissatisfaction after uncomplicated total knee arthroplasty. J Arthroplasty 2009; 24 (2): 263-71.
17)Matsuda S, Kawahara S, Okazaki K, Tashiro Y, Iwamoto Y. Postoperative Alignment and ROM Affect Patient Satisfaction After TKA. Clin Orthop 2013; (471) (1): 127-33.
18)Miner AL, Lingard EA, Wright EA, Sledge CB, Katz JN. Knee range of motion after total knee arthroplasty: how important is this as an outcome measure? J Arthroplasty 2003; 18 (3): 286-94.
19)Nilsdotter AK, Toksvig-Larsen S, Roos EM. A 5 year prospective study of patient-relevant outcomes after total knee replacement. Osteoarthritis Cartilage 2009; 17 (5): 601-6.
20)Noble PC, Conditt MA, Cook KF, Mathis KB. The John Insall Award: Patient expectations affect satisfaction with total knee arthroplasty. Clin Orthop 2006; (452): 35-43.
21)Paulsen MG, Dowsey MM, Castle D, Choong PF. Preoperative psychological distress and functional outcome after knee replacement. ANZ J Surg 2011; 81 (10): 681-7.
22)Robertsson O, Dunbar MJ. Patient satisfaction compared with general health and disease-specific questionnaires in knee arthroplasty patients. J Arthroplasty 2001; 16 (4): 476-82.
23)Robertsson O, Dunbar M, Pehrsson T, Knutson K, Lidgren L. Patient satisfaction after knee arthroplasty: a report on 27,372 knees operated on between 1981 and 1995 in Sweden. Acta Orthop Scand 2000; 71 (3): 262-7.
24)Robertsson O, Bizjajeva S, Fenstad AM, Furnes O, Lidgren L, Mehnert F et al. Knee arthroplasty in Denmark, Norway and Sweden. Acta Orthop 2010; 81 (1): 82-9.
25)Rolfson O, Dahlberg LE, Nilsson JA, Malchau H, Garellick G. Variables determining outcome in total hip replacement surgery. J Bone Joint Surg (Br) 2009; 91(2): 157-61.
26)Scott CE, Howie CR, MacDonald D, Biant LC. Predicting dissatisfaction following total knee replacement: a prospective study of 1217 patients. J Bone Joint Surg (Br) 2010; 92 (9): 1253-8.
27)SKAR. Swedish Knee Arthroplasty Register: Annual report 2012 Lund University Hospital, Lund; 2012 [http://www.knee.se/]. 2012.
28)Steffen TM, Hacker TA, Mollinger L. Age- and gender-related test performance in community-dwelling elderly people: Six-Minute Walk Test, Berg Balance Scale, Timed Up & Go Test, and gait speeds. Phys Ther 2002; 82 (2): 128-37.
29)van Kempen RW, Schimmel JJ, van Hellemondt GG, Vandenneucker H, Wymenga AB. Reason for revision TKA predicts clinical outcome: prospective evaluation of 150 consecutive patients with 2-years followup. Clin Orthop 2013; (471) (7): 2296-302.
30)Vessely MB, Whaley AL, Harmsen WS, Schleck CD, Berry DJ. The Chitranjan Ranawat Award: Long-term survivorship and failure modes of 1000 cemented condylar total knee arthroplasties. Clin Orthop 2006; (452): 28-34.
31)Wylde V, Dieppe P, Hewlett S, Learmonth ID. Total knee replacement: is it really an effective procedure for all? Knee 2007; 14 (6): 417-23.
32)Wylde V, Learmonth I, Potter A, Bettinson K, Lingard E. Patient-reported outcomes after fixed- versus mobile-bearing total knee replacement: a multi-centre randomised controlled trial using the Kinemax total knee replacement. J Bone Joint Surg (Br) 2008; 90 (9): 1172-9.
33)Zigmond AS, Snaith RP. The hospital anxiety and depression scale. Acta Psychiatr Scand 1983; 67 (6): 361-70.


病院で理学療法士として高齢者医療(リハビリ)に携わる。現代医療のあり方に疑問をもち、病院を退職。妻のO脚改善をきっかけに足指の研究に入る。一生歩き続けられる体をつくる「ひろのば体操」を考案。西日本新聞連載「お茶の間学・足指伸びてますか~」(全22回)が人気となり、NHK「サキどり」「ガッテン」などで足育として取り上げられ、大きな反響を呼び、足指研究所で足腰の相談に乗るほか、病院の再建をはじめ、一般や学生、児童向けの講演活動を行っており、日本国内だけでなく、ニューヨークやバンコクなど、世界各地を飛び回っている。

この記事が気に入ったら
いいね または フォローしてね!
関連記事
-
 【病院の真実1】リハビリ・マッサージ・筋膜リリース・カイロも痛みを取り除く施術ではなく、その場しのぎのもの。長年通っている方は治っていない証拠。
【病院の真実1】リハビリ・マッサージ・筋膜リリース・カイロも痛みを取り除く施術ではなく、その場しのぎのもの。長年通っている方は治っていない証拠。 -
 【病院の真実2】ヘルニア・狭窄症・すべり症・変形性ひざ関節症の9割は「誤診」。手術・薬・リハビリ・マッサージは再発を繰り返すだけのもの。
【病院の真実2】ヘルニア・狭窄症・すべり症・変形性ひざ関節症の9割は「誤診」。手術・薬・リハビリ・マッサージは再発を繰り返すだけのもの。 -
 湯浅慶朗のプロフィール
湯浅慶朗のプロフィール -
 変形性膝関節症の術後に不満を抱く人は約半数|手術をせずに膝の痛みを取る方法
変形性膝関節症の術後に不満を抱く人は約半数|手術をせずに膝の痛みを取る方法 -
 肥満と変形性膝関節症は無関係!?体重を落とさず膝の変形を改善する方法
肥満と変形性膝関節症は無関係!?体重を落とさず膝の変形を改善する方法 -
 いまさら聞けない姿勢と呼吸の改善術。足指ストレッチであるべき姿にカラダをリセット!
いまさら聞けない姿勢と呼吸の改善術。足指ストレッチであるべき姿にカラダをリセット! -
 1週間の「ひろのば体操」で背筋が伸びてまるで別人。口元も変わった
1週間の「ひろのば体操」で背筋が伸びてまるで別人。口元も変わった -
 足指を広げて伸ばす「ひろのば体操」で寝たきり生活から奇跡の生還
足指を広げて伸ばす「ひろのば体操」で寝たきり生活から奇跡の生還
